¿Turbocáncer por Vacunación del C.?
Me complace mucho hablar hoy con la doctora Ute Krüger. Eres especialista en patología y médica jefa en un hospital municipal de Suecia.
Muchos pacientes con cáncer no están seguros de los efectos de la vacuna del coronavirus sobre su cáncer. Hasta ahora, la mayoría de los oncólogos recomiendan la vacunación, aunque todavía no hay estudios en pacientes con cáncer. En los próximos años será muy interesante ver si la vacunación tiene un impacto negativo en la incidencia de tumores en la población.
Me llamo Miriam Reichel y tuve un cáncer terminal en 2004 y estoy completamente sana desde 2005. He escrito varios libros sobre el tema del cáncer y la curación. Por ello, me interesa especialmente la influencia del medio ambiente y la medicina en el cáncer.
1) ¿Quieres decir algo más sobre ti, querida Ute?
Estoy muy contenta de poder hablar contigo hoy, querida Miriam. Me ha conmovido mucho la historia de tu vida hasta ahora, especialmente la curación de tu cáncer terminal. Esto me ha demostrado una vez más que hay muchas cosas que los médicos convencionales no sabemos, y que tenemos que ser mucho más abiertos, ya que todavía hay una cantidad increíble de investigación por hacer.
2) La tasa de cáncer en Europa aumenta continuamente. En 2020, el cáncer de mama encabezó la lista. Alemania tiene 70,4 casos por cada 100.000. En Suecia, la tasa es aún mayor, con 73,4. Bélgica es el país con más casos de cáncer de mama de Europa. Ahora se afirma que la tasa de cáncer podría aumentar aún más debido a la nueva vacuna del coronavirus.
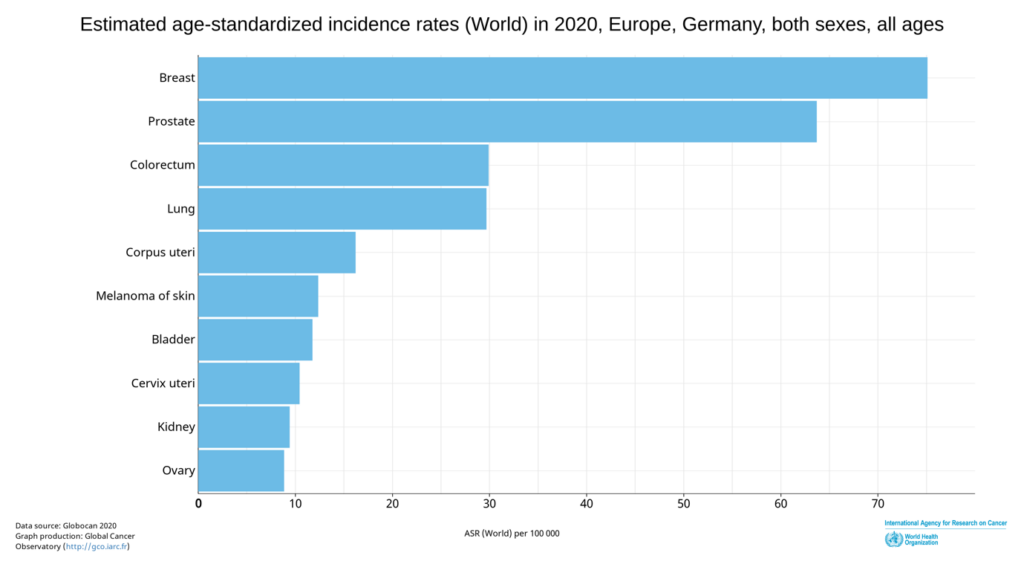
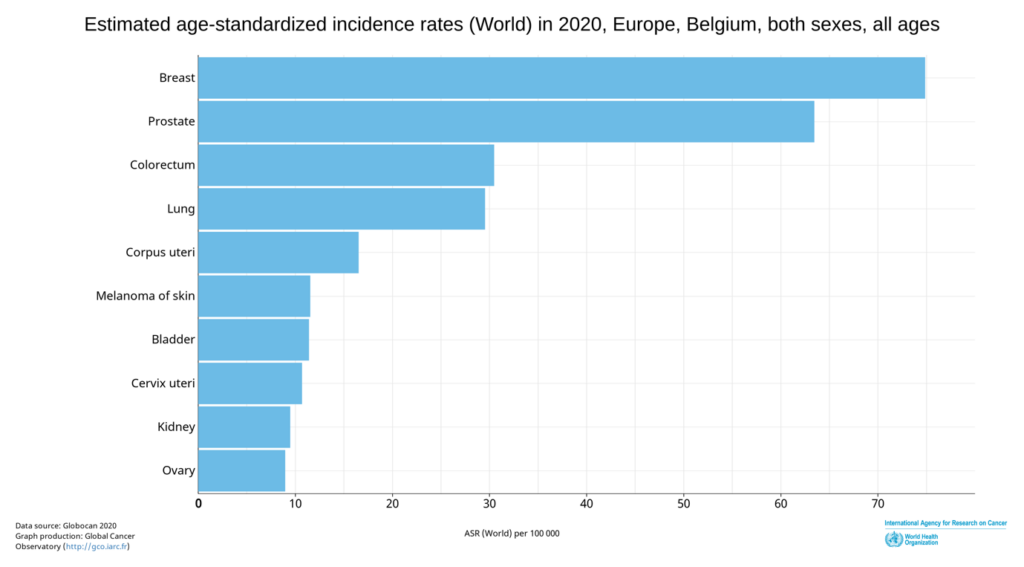
Llevas 18 años trabajando como patóloga, principalmente en el campo del cáncer de mama.
¿Ha habido algún cambio recientemente?
Me gustaría empezar explicando el trabajo de un patólogo para una mejor comprensión. La opinión generalizada, por desgracia también entre algunos profesionales de la medicina, es que los patólogos se ocupan exclusivamente de la autopsia de personas fallecidas.
Sin embargo, la principal ocupación de un patólogo es examinar muestras de tejido de pacientes vivos. El resultado de este examen sienta las bases para la posterior terapia de los pacientes. Sin los patólogos, no habría tratamiento de los tumores en el sentido médico tradicional.

Y ahora la respuesta a tu pregunta, que si he notado algún cambio recientemente.
En los últimos meses noto que los tumores en el pecho son más grandes. Aquí en Suecia hay un programa de cribado mamográfico que funciona muy bien.
Las mujeres de entre 40 y 74 años tienen la oportunidad de someterse a revisiones radiológicas periódicas para detectar tumores mamarios en una fase temprana. Así, solía ser raro que los tumores en mi material de cribado fueran mayores de 3 cm. Ahora veo tumores que no pocas veces son mayores de 4 cm. Los tumores de 5 cm, 6 cm, 10 cm y en la última semana incluso de 16 cm, es decir, que ocupan toda la mama, solían ser rarezas, pero ahora se encuentran en mi material de examen.
También tengo la sensación de que las pacientes son más jóvenes. He revisado 1.500 casos de cáncer de mama en los últimos seis años en mi material de investigación basado en la población, por lo que tengo una idea de la edad que suelen tener las pacientes cuando contraen el cáncer de mama, no sólo a través de los preparativos diarios de rutina, sino también a través de la investigación. Últimamente, no es raro que vea casos de cáncer de mama de pacientes nacidas en los años 70 y 80 y, ocasionalmente, en los 90. Es decir, pacientes de 35 a 50 años.
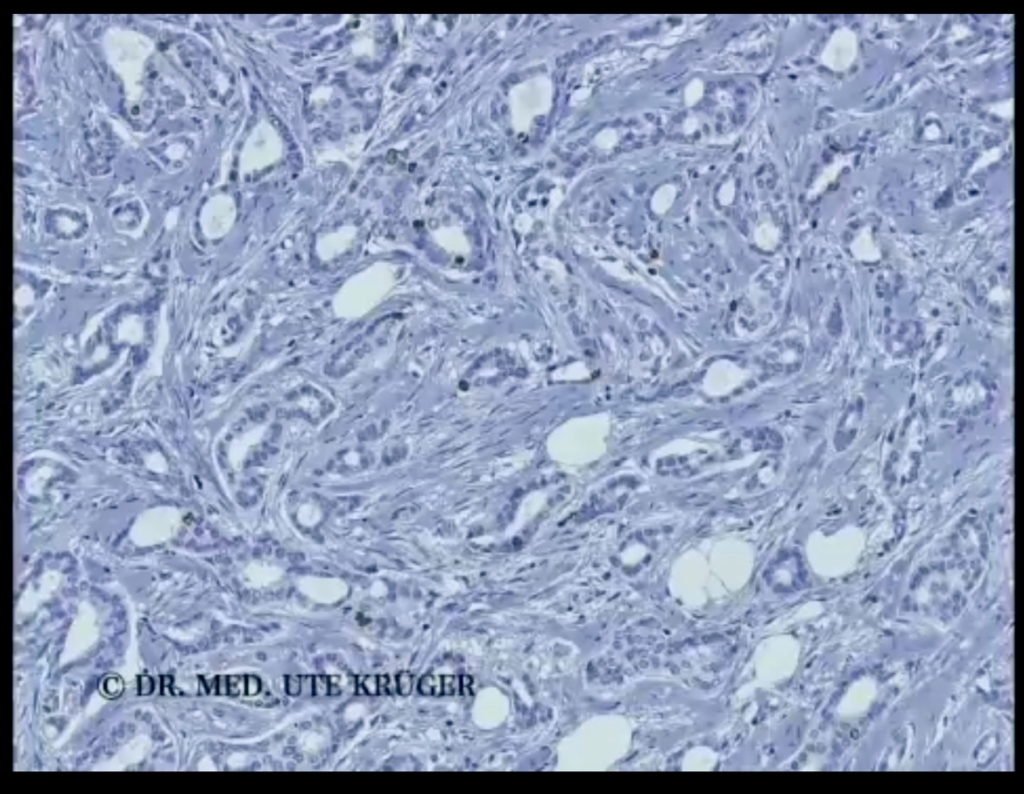
También tengo la impresión de que los tumores crecen de forma más agresiva, es decir, están menos diferenciados. Me gustaría ilustrar esto con dos imágenes. Aquí se puede ver una sección del tejido tumoral ampliada 150 veces, es decir, una sección fina de unos 4 micrómetros, que se ha teñido para facilitar su visualización.
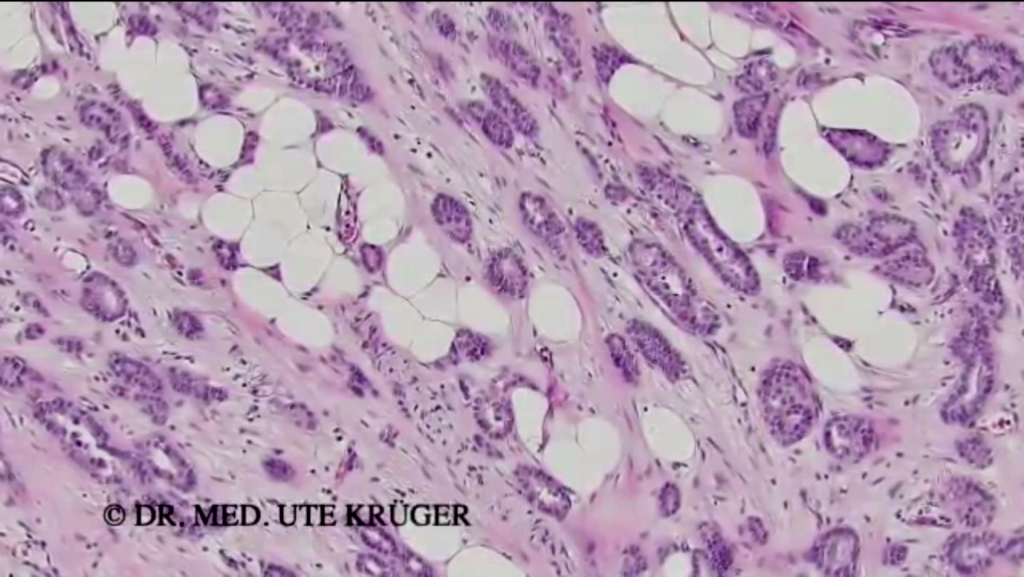
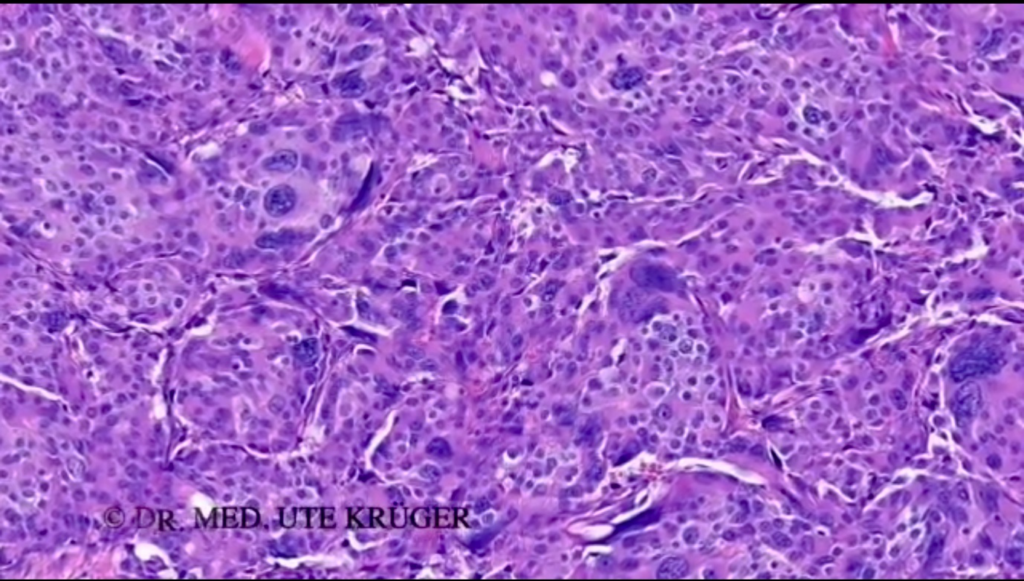
Aquí se pueden ver tejidos similares a los de las glándulas, que suelen darse en los casos de cáncer de mama mejor diferenciados. En la siguiente imagen, se puede ver un tumor de crecimiento agresivo, es decir, sin tejidos de tipo glandular como en la imagen anterior, pero a menudo sólido, es decir, un crecimiento tumoral compacto. Las células tienen núcleos más grandes.
3) A menudo se menciona el factor KI-67 -una proteína utilizada para marcar las células en división- y que ahora hay un factor más alto de lo habitual, por lo que el crecimiento celular es más rápido. ¿Qué es lo que hace que el crecimiento celular rápido sea tan negativo y qué has podido observar en este ámbito?
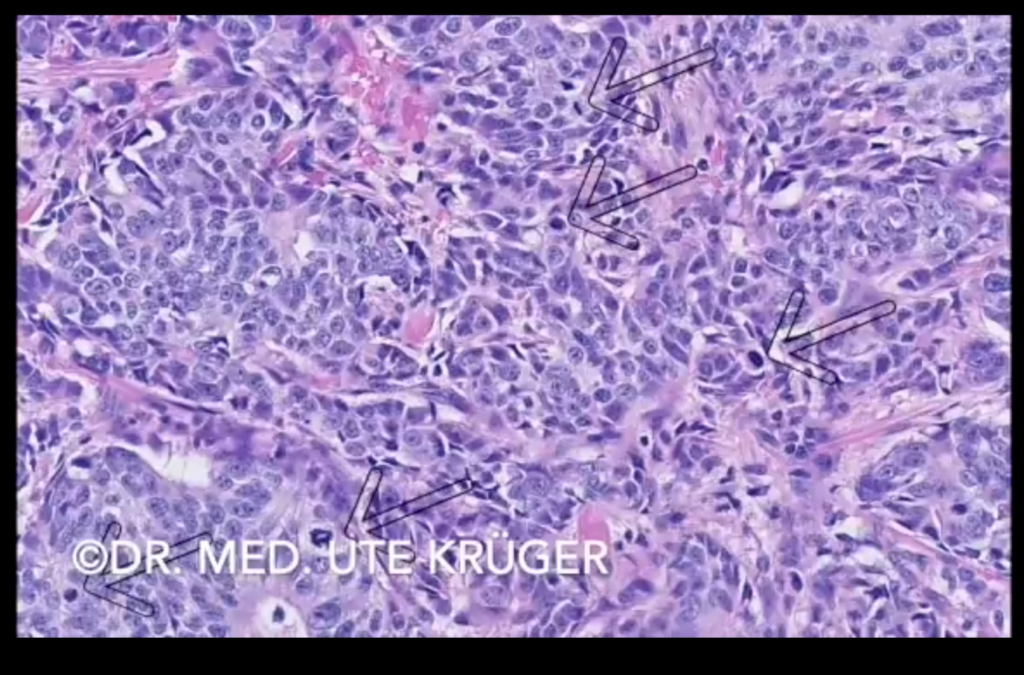
Esto encaja con lo antes dicho. Los tumores parecen crecer de forma más agresiva, las células se dividen con más frecuencia. En la preparación seccional veo muchas mitosis, es decir, figuras de división nuclear, que he marcado con flechas. El Ki-67 es un anticuerpo que tiñe las células que están en la fase activa del ciclo celular, por ejemplo en la fase de mitosis. Por lo tanto, si muchas células se están dividiendo, muchas células están marcadas con Ki-67.
Aquí podría mencionar los problemas de un tumor de crecimiento agresivo. Los tumores pequeños de crecimiento más lento se suelen extirpar quirúrgicamente, es decir, con una operación. Sin embargo, si los tumores son más grandes, es posible que ya haya metástasis en los ganglios linfáticos, es decir, que el tumor se haya extendido lejos del lugar de origen real en la mama. En este caso, el tratamiento del tumor suele iniciarse con quimioterapia, el llamado tratamiento neoadyuvante. Sólo después de meses de quimioterapia se realiza la cirugía. La operación suele ir seguida de radioterapia en la mama y/o en la axila.
4) Hay valores de Ki-67 bajos y altos. ¿Qué valores has podido observar?
Es importante saber que aproximadamente 2/3 de los tumores de mama malignos son menos proliferativos, es decir, tienen un valor Ki-67 más bajo, y aproximadamente 1/3 de los tumores de mama malignos son muy proliferativos, es decir, tienen un valor Ki-67 más alto. Un tumor de crecimiento muy lento, por ejemplo, muestra un valor de Ki-67 del 10 %.
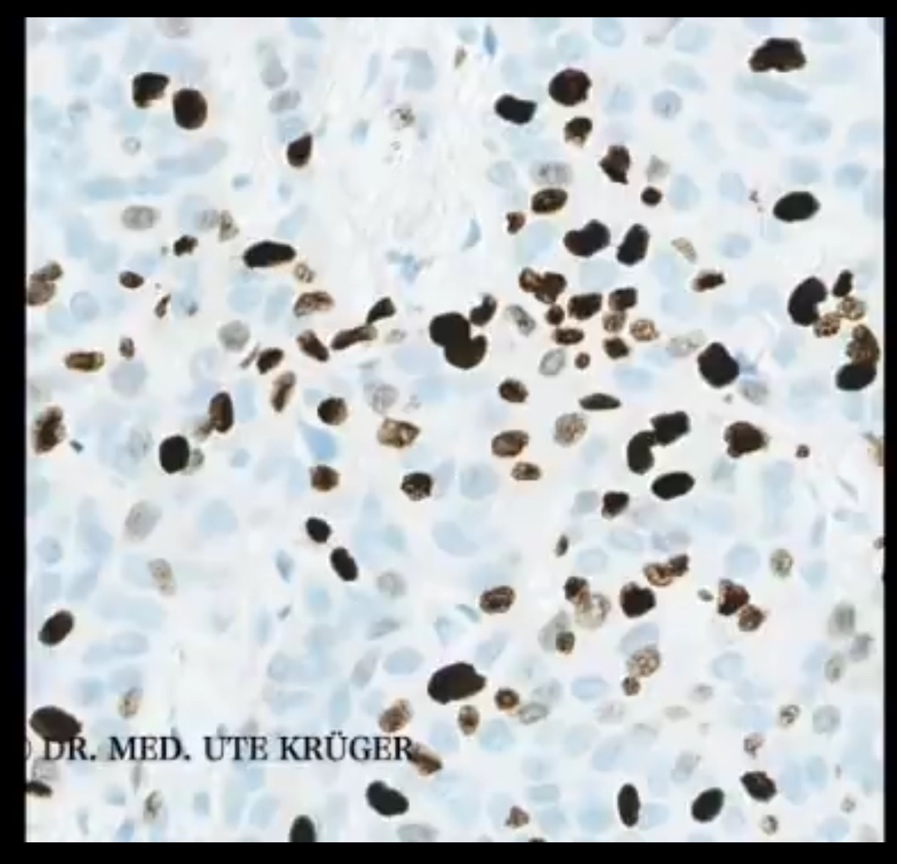
Esto significa que el 10 % de las células del tumor están en división celular. Aquí en la imagen los núcleos celulares de color marrón. Todos los demás núcleos celulares, que se colorean débilmente en azul, son negativos para Ki-67, es decir, no están en división celular.
Los tumores que crecen más rápido tienen un valor de Ki-67 mucho más alto, por ejemplo un 35 %. Aquí hay muchas más células en división. Tengo la impresión de que ahora veo con más frecuencia en el material de examen tumores que tienen valores de Ki-67 del 50 %, como en esta imagen, del 75 % o más. Esto significa que la mitad, 2/3 o incluso más de las células tumorales están en división celular, lo que significa que los tumores crecen extremadamente rápido.
5) Se perciben más procesos inflamatorios como efectos secundarios tras la vacunación. Conocemos sobre todo las miocarditis y las enfermedades inflamatorias autoinmunes como la vasculitis. Los cánceres suelen tener su origen en procesos inflamatorios. ¿Podrían estos procesos provocar más casos de cáncer?
Eso no se puede descartar.
Por ejemplo, existe un mayor riesgo de cáncer de mama en las mujeres con sobrepeso. Una de las teorías es que la alteración de la función del tejido adiposo y la muerte de las células adiposas conduce a un bajo nivel de inflamación crónica, que a su vez promueve el desarrollo de tumores.
Por lo tanto, en el transcurso de los próximos años se sabrá qué influencia tienen estas enfermedades autoinmunes aparentemente posvacunales, es decir, los cambios inflamatorios, en el desarrollo de los tumores.
6) A menudo se afirma que el sistema inmunitario reacciona de forma exagerada debido a la vacunación y que también se produce un aumento de los infiltrados linfocitarios. ¿Puede este proceso tener efecto sobre un tumor?
Esto está estrechamente relacionado con la pregunta anterior. Los linfocitos pertenecen al grupo de glóbulos blancos que cumplen tareas específicas en la defensa contra los agentes patógenos. En algunos tumores de mama malignos se encuentran los llamados linfocitos infiltrantes del tumor, es decir, células inflamatorias en el tumor. Este es un tema que trato en mi investigación. Aquí he examinado los carcinomas de mama diagnosticados en los años 1996-2014. Es importante distinguir entre las células inflamatorias que estimulan el crecimiento del tumor y las que lo inhiben. Las investigaciones de los próximos años mostrarán qué influencia tiene en el crecimiento de los tumores la excesiva reacción inmunitaria que aparentemente desencadena la vacunación.
7) La prestigiosa revista New England Journal of Medicine informó sobre los ensayos con vacunas de ARN contra el SARS y el MERS, que tuvieron que suspenderse porque los experimentos con animales demostraron que se producía una grave reacción autoinmune con inflamación del tejido pulmonar1. Esto se atribuyó a una reacción excesiva de las células T auxiliares de tipo 2, que regulan la fuerza de la respuesta inmunitaria. Normalmente, las células T son especialmente eficaces contra las células infectadas y las anormales. ¿Puede esto llevar a que nuestro sistema inmunitario deje de actuar contra las células cancerosas?
El sistema inmunitario, es decir, nuestro sistema de defensa integrado en el organismo, es muy complejo. Me gustaría tratar de explicarlo de forma simplificada y luego responder a tu pregunta.
Existe la defensa inespecífica, innata, y la específica, adquirida. La interacción óptima de estos dos mecanismos de defensa nos mantiene sanos. Nos protege de los agentes patógenos, como las bacterias, los virus y los parásitos, pero también del desarrollo del cáncer, que está causado por un cambio defectuoso en las células de nuestro propio cuerpo.
La respuesta inmunitaria inespecífica responde primero a la invasión de un patógeno activando los granulocitos, los macrófagos y las células dendríticas. Todos ellos son fagocitos. Tanto las células dendríticas como los macrófagos descomponen el patógeno en su interior y presentan fragmentos del mismo en su superficie celular y circulan por el organismo. Entonces entra en juego la respuesta inmunitaria específica.
Las células de defensa específicas, los linfocitos como especialistas de las defensas humanas se movilizan. Mediante la interacción de los fagocitos con las células T, las células asesinas (o células T citotóxicas, como se denominan en realidad) se activan a través de las células auxiliares de tipo 1. Estas células asesinas eliminan las células infectadas con el patógeno o las células enfermas desarrolladas defectuosamente en nuestro cuerpo.
La función más importante de las células auxiliares de tipo 2 que has mencionado es activar las células B, es decir, las células productoras de anticuerpos.
Si se produce una sobreactivación, se desarrolla una enfermedad autoinmune, como se describe en el artículo mencionado en los experimentos con animales.
Si hay muy pocas células auxiliares de tipo 2, se ve el cuadro del SIDA, el cuerpo se vuelve susceptible a numerosas enfermedades.
Volvamos a tu pregunta original: Si, por ejemplo, la función de las células asesinas se ve afectada por la inyección de estas sustancias, el cáncer podría desarrollarse de esta manera.
Sin embargo, el sistema inmunitario es mucho más complejo de lo que he descrito, y todavía no está claro qué mecanismos podrían estar actuando aquí.
8) ¿Existen también observaciones sobre el cambio del crecimiento del tumor en las enfermedades tumorales existentes?
He podido observar casos individuales en los que la vacunación contra el Covid-19 parece haber provocado un cambio en la agresividad del tumor. Una paciente con cáncer de mama conocía las metástasis, es decir, la propagación de su cáncer de mama en el cuerpo, desde hacía muchos años. Poco después de la vacunación contra el Covid-19, el crecimiento tumoral de las metástasis explotó en el hígado, pero no en el esqueleto ni en otros órganos internos afectados. En la preparación seccional pude ver el tumor original, de crecimiento relativamente lento y con un valor de Ki-67 relativamente bajo, pero además un componente tumoral muy agresivo con un valor de Ki-67 muy alto.
De nuevo, tenemos que esperar y recopilar datos para sacar conclusiones.
9) A menudo he leído el término mutagénesis insercional en este contexto. Lo que se teme en particular es la activación de los protooncogenes celulares2. Las vacunas del coronavirus podrían provocar la activación de oncogenes o la desactivación de secuencias de ADN anticancerígenas y, por tanto, aumentar el riesgo tumoral.3
¿Puedes explicarme estos términos? ¿Podría esto aumentar el riesgo de cáncer?
No soy genetista, pero por inserción entendemos, en primer lugar, la inserción de un segmento de ADN en la secuencia de ADN (la secuencia es el orden de los bloques químicos básicos del ADN). El ADN contiene los genes de una célula.
En la mutagénesis por inserción, se produce una mutación, es decir, un cambio en el ADN, mediante la inserción de uno o más pares de bases. Se utiliza en la investigación o también puede inducirse de forma natural, por ejemplo, mediante virus.
Los protooncogenes son genes normales de la célula que controlan y moderan el crecimiento y la proliferación celular. La mutación, es decir, la alteración del material genético de un protooncogén, puede transformarlo en un oncogén. Los oncogenes hacen que la regulación de los genes deje de funcionar y el cáncer se desarrolle.
En este contexto, a nivel genético, también es importante mencionar que los investigadores suecos pudieron determinar in vitro, es decir, en experimentos en un entorno artificial (PMCID: PMC8538446), que la proteína de espiga del SARS-CoV-2 perjudica el mecanismo de reparación del ADN. Si esto se comprobara también in vivo, es decir, en el organismo vivo, significaría que el mecanismo de reparación del ADN se vería dañado por las proteínas de espiga y que, como consecuencia, podría desarrollarse un cáncer. ¡Eso sería terrible!
¿Hay algo más que quieras añadir?
Sí, que los humanos volvamos a tratarnos con respeto. Que reduzcamos la agresividad volviendo a escuchar al otro. Y así el amor vuelve a entrar en nuestras vidas.
Gracias querida Miriam y saludos desde Suecia a Sudáfrica.
1 Developing Covid-19 Vaccines at Pandemic Speed
2 The past, current and future trends in DNA vaccine immunisations – ScienceDirect
3 The past, current and future trends in DNA vaccine immunisations – ScienceDirect
Ver video original





